 Онлайн-консультацияВерсия для слабовидящих
Онлайн-консультацияВерсия для слабовидящих


Эхокардиография плода - это ультразвуковое исследование сердца ребенка в пренатальном периоде, то есть еще до рождения малыша.
Эхокардиография плода (фетальная ЭхоКГ) проводится по назначению врача и позволяет видеть на экране монитора изображение сердца ребенка в различных ракурсах и срезах. Это изображение – «живое»: оно показывает работу органа в режиме реального времени. Во время ЭхоКГ врач исследует сердце плода в режиме 2Д (серое изображение), а также с помощью допплерометрии (цветное изображение) и объемного изображения. Для будущей мамы исследование ничем не отличается от обычной УЗ-процедуры. Пациентка лежит на кушетке, а врач, проводя диагностику, проверяет, правильно ли расположено сердце, изучает строение, работу структур органа.
Методом фетальной ЭхоКГ диагностируют врожденные пороки сердца (ВПС) ребенка в пренатальном периоде. ВПС считаются самым распространенным видом врожденных пороков развития плода. Согласно данным ассоциации EUROCAT, изучающей врожденные аномалии, из-за ВПС происходит половина смертей в младенчестве и раннем детстве.
При этом ВПС относятся к тем патологиям, которые на УЗИ в пренатальном периоде врачи пропускают чаще всего.
Поэтому эхокардиографию лучше пройти в таком диагностическом центре, где исследование проводят эксперты в эхокардиографии. Если обнаружить порок в пренатальном периоде, зачастую, с ним можно быстро справиться и спасти жизнь и здоровье малыша. Иногда для этого операцию на сердце проводят в первые минуты жизни ребенка.
В Центре Медицины Плода, расположенном на Чистых Прудах в Москве, эхокардиографии плода уделяется особое внимание, она выделена в отдельное исследование.
Сердце ребенка начинает формироваться в конце четвертой недели беременности, а уже в 12-16 недель в клинике центра будущая мама может пройти ЭхоКГ плода.
Исследование выполняют на оборудовании экспертного уровня с функциями 3D/4D STIC, 3D/4D TUI и другими. Диагностику проводят сертифицированные специалисты с большим опытом работы.
Эхокардиография плода абсолютно безопасна и не имеет противопоказаний. Процедура выполняется с использованием абдоминального и трансвагинального датчиков и длится от 20 до 45 минут. Затем доктор, который проводил процедуру, анализирует результаты диагностики и передает заключение ведущему акушеру-гинекологу.
По желанию пройти фетальное ЭхоКГ могут все женщины, а при наличии показаний исследование обязательно.
Эхокардиография плода показана пациенткам, у которых:
Акушер-гинеколог назначает дополнительное исследование, чтобы уточнить результаты эхокардиографии, отследить динамику развития и подробнее изучить отдельные структуры сердца плода на более поздних сроках.
К дополнительным эхокардиографическим исследованиям относятся:

Более 33 000 пациентов

РАБОТАЕМ СО СЛОЖНЫМИ СЛУЧАЯМИ

ВСЕ ВРАЧИ ИМЕЮТ МЕЖДУНАРОДНЫЕ СЕРТИФИКАТЫ FETAL MEDICINE

МЕЖДУНАРОДНАЯ НАГРАДА IQS

Экспертное оборудование, новейшие технологии диагностики

международные эксперты ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ

ВРАЧИ-ЭКСПЕРТЫ ВЫСШЕЙ КАТЕГОРИИ, КАНДИДАТЫ И ДОКТОРА МЕДИЦИНСКИХ НАУК

ВСЕ ВРАЧИ ИМЕЮТ МЕЖДУНАРОДНУЮ СЕРТИФИКАЦИЮ FETAL MEDICINE FOUNDATION

Длительность приема 30‑45 минут

на приеме может присутствовать близкий родственник

Точность диагностики, экспертное заключение

Комфортная атмосфера и доброжелательный персонал

отсутствие очередей и удобное время приема
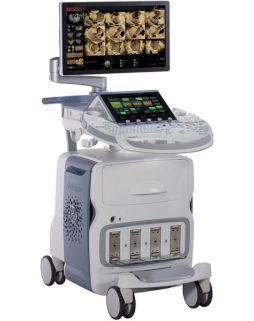
Экспертная ультразвуковая система нового поколения Voluson E8 создана для эффективной работы в условиях интенсивной эксплуатации. Она позволяет выполнять широчайший спектр исследований — от рутинного сканирования до сложнейшей комплексной оценки состояния пациентов.
Она оснащена инструментами, которые упрощают получение изображений, отличается высокой чувствительностью цветового допплера, поддерживает инновационные 3D/4D технологии.
 Пн-Вс 9:00-21:00
Пн-Вс 9:00-21:00